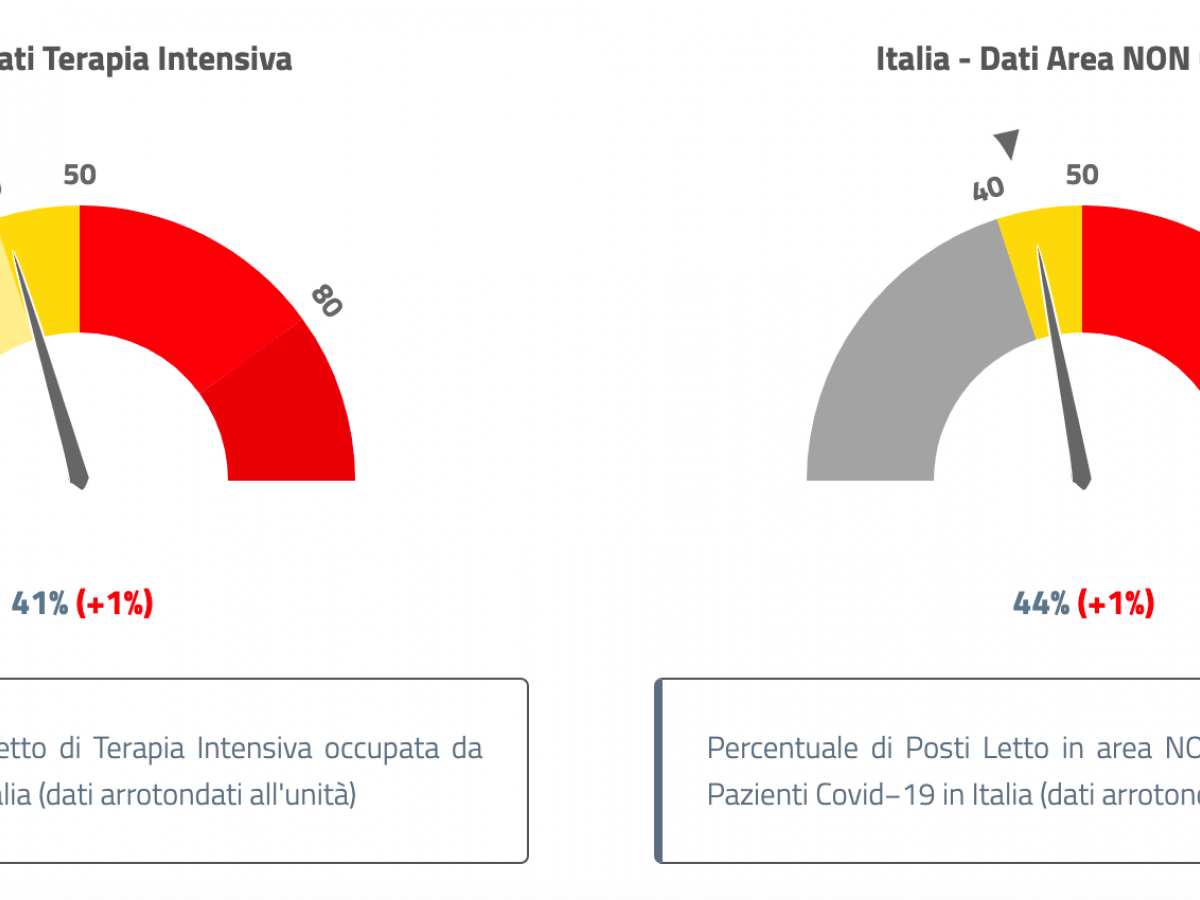
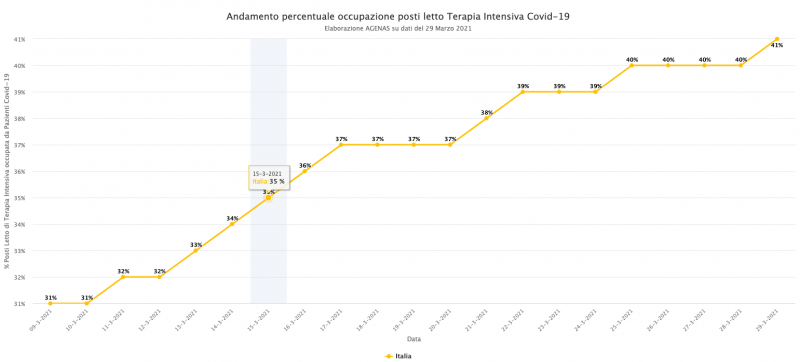
Fai presto a dire: “Migliaia di terapie intensive in più”. Perché a ben vedere il grande buco dell’emergenza Covid, cioè l’assenza di posti in rianimazione, non è stato ancora coperto a un anno di distanza dall’inizio della pandemia. Ad oggi il 40% dei posti letto in terapia intensiva sono occupati da pazienti Covid quando il decreto dell’aprile del 2020 aveva fissato dieci punti sotto, al 30%, la soglia di allerta. Siamo insomma fuori con l’accuso, direbbero alcuni, e non da poco: ormai dall’8 marzo il dato non fa che crescere. Ma se l'emergenza è tornata la colpa non è tanto, o non solo, di quanto stia correndo l’epidemia o dei presunti assembramenti degli italiani. In media in Italia il 5,8% degli infetti finisce in ospedale, di questi l’11% va in rianimazione e questo succede ormai da un anno: sappiamo infatti che quando cresce il numero dei positivi, inesorabilmente crescerà pure quello dei decessi e dei ricoveri. Il vero punto debole sono quindi gli ospedali, e all’interno degli ospedali le terapie intensive. Non è una sorpresa. Cosa abbiamo fatto allora per impedirne l'esplosione?
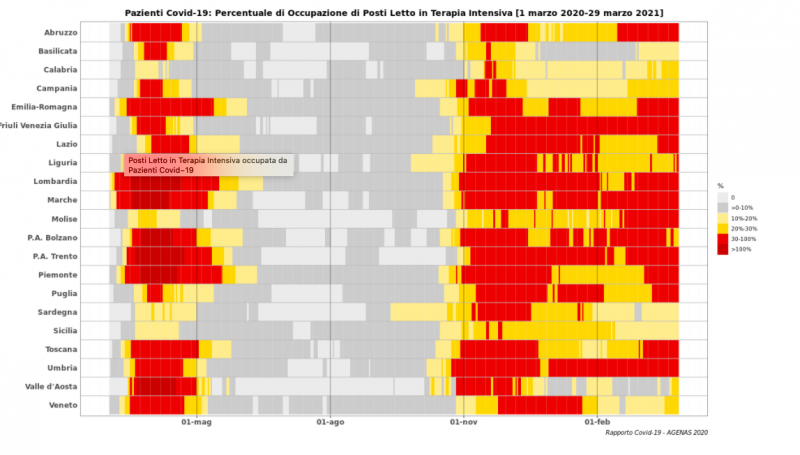
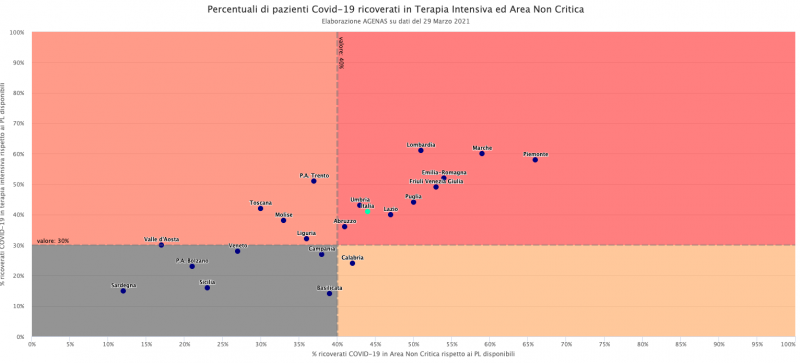
Troppo poco. Il grafico qui sotto, elaborato dall’Agenas, dimostra l’incapacità del sistema Italia di “prevenire” le crisi nella seconda e terza ondata. Se tra marzo e maggio il colore “rosso”, cioè una soglia di occupazione tra il 30% e il 100%, poteva essere giustificato dalla “sorpresa” del contagio, lo stesso non si può dire per questi ultimi mesi. Dopo un anno di epidemia ci si attendeva una capacità di resistenza maggiore. Quasi tutte le regioni invece hanno passato un periodo sopra la soglia di allerta. Certo nessuna ha più riempito tutti i posti, come successo a marzo in Lombardia, Marche e Piemonte. Ma la saturazione ha comunque portato lo Stato ad inasprire le misure di contenimento (l’occupazione di TI è infatti tra i parametri per colorare le Regioni) e costretto gli ospedali a rinviare operazioni programmate per fare spazio ai malati Covid. Perché non siamo riusciti ad evitarlo?
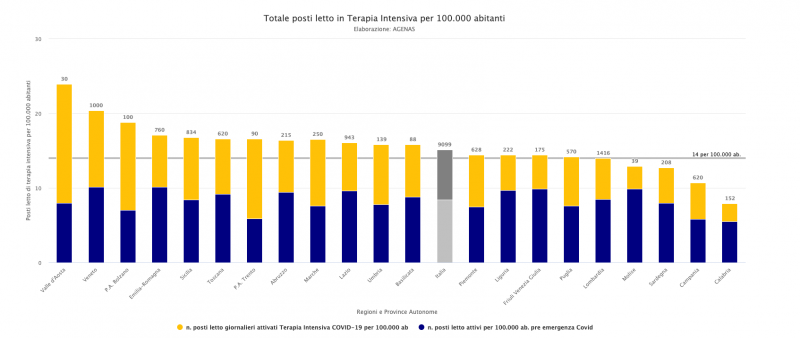
All’inizio dell’emergenza l’Italia disponeva di 5.179 letti di TI, che il decreto Rilancio prevedeva di innalzare del 70% per almeno 3.500 posti. A questi andavano aggiunti altri 2.112 posti di terapia semi-intensiva rapidamente riconvertibili e altri 300 su strutture movimentabili. In totale 11.091 letti, cioè il +115% rispetto alla disponibilità pre-emergenza nella speranza di far fronte a successive crescite dei contagi. L’obiettivo dei Piani di riorganizzazione ospedaliera era quello avere 14 posti ogni 100mila abitanti e oggi sotto questa soglia pare ci siano solo Molise, Sardegna, Campania e Calabria. Ma tra il dire e il fare - ovviamente - c’è di mezzo la realtà. Oggi i dati ufficiali parlano di 9.099 unità, di cui circa 3.700 già occupati da pazienti Covid. Non tutti però sono convinti che il dato sia veritiero e nelle singole Aziende Sanitarie la sofferenza la si percepisce. “In questo conteggio - spiega al Giornale.it il dr. Alessandro Vergallo, Presidente Nazionale AAROI-EMAC - vengono inclusi posti che non sono di TI vera e propria, ma trasformabili o convertibili, quindi non con tutti i crismi della rianimazione". Altri invece esistono solo sulla carta. In Puglia, ad esempio, a inizio febbraio la disponibilità comunicata al ministero è salita miracolosamente da 460 a 569 in una notte.“Quelli effettivi in realtà sono solo 7.500-7.600 - aggiunge Vergallo - e la saturazione attuale, indicata al 40%, noi in realtà la stimiamo intorno al 45-46%”. Per questo prima di tornare a respirare, al sistema Italia serviranno “almeno una settimana o dieci giorni” e solo allora “la pressione si allenterà”.
A rimetterci principalmente sono i pazienti affetti da patologie diverse dalla Covid che si vedono rinviare le operazioni ingolfando le liste di attesa. In Umbria, ad esempio, appena la variante inglese ha trascinato la provincia di Perugia in zona rossa, le varie Asl hanno sbarrato le sale operatorie per dirottare i rianimatori nell’emergenza, e questo anche se i letti di TI non sono mai davvero venuti a mancare. “Il rinvio delle attività extra Covid - spiega Vergallo - risentono infatti molto più del personale impiegato nei casi Covid che della pressione sulle terapie intensive in relazione al numero di posti disponibili”.
Il problema, insomma, non sono i ventilatori. Nei magazzini della struttura Commissariale, il generale Figliuolo ha ereditato da Arcuri 1.400 respiratori fermi lì a prendere polvere. Le Regioni non li domandano non perché non sappiano dove piazzarli, ma perché non sanno a chi farli usare. Lo scorso maggio l’AAROI-EMAC insieme a SIAARTI aveva già preventivano in massimo 8mila i posti di TI che l’Italia poteva essere in grado di attivare vista la disponibilità di personale in grado di gestirli. Andare oltre sarebbe come avere un treno senza macchinista: è inutile. A spiegarlo è un dato calcolato da Altems (Università Cattolica): prima del dl Rilancio avevamo a disposizione 2,5 anestesisti ogni letto di terapia intensiva, e già non erano molti, ma all’8 marzo siamo scesi a 1,6 per effetto della “moltiplicazione” delle strutture di rianimazione non sostenuta da adeguate assunzioni di specialisti. “Già in epoca prepandemica - spiega Vergallo - stimavamo la mancanza di 4mila anestesisti rianimatori, che ad oggi sono poco meno di 18mila in tutta Italia. Arrivata la pandemia si è creata una ulteriore esigenza, solo parzialmente coperta con l’aumento di straordinari (in buona parte non pagati), il richiamo dei pensionati, l’assunzione degli specializzandi degli ultimi due anni e il blocco della attività chirurgiche non urgenti”. Tradotto: abbiamo sì più posti (anche se non i 9mila sbandierati), ma non abbastanza medici per farli funzionare. A meno di chiedere in eterno a chi è sul campo di mantenere gli attuali turni massacranti e di continuare a saltare le ferie (nell’ultimo anno è stato accumulato il 60% di riposi non goduti).
L’informata di circa mille specializzandi è stata la solita mezza fregnaccia all’italiana. “La legge - dice Vergallo - ne ha garantito l’immissione in servizio uno o due anni prima del tempo, ma non permette a questi colleghi di fare attività in autonomia. Possono cioè operare solo sotto il controllo di un tutor”. In pratica quindi non è cambiato nulla, visto che quei dottori - semplici specializzandi - erano comunque già in corsia ad imparare. La differenza sta solo nel contratto, passato da borsa di studio a stipendio vero e proprio. Ben per loro, ma non risolve l’emergenza. “La nostra proposta - insiste Vergallo - è quella di tornare alla figura dell’assistente cui il primario può delegare alcuni compiti, ovviamente con meno competenze e responsabilità, senza rischiare di finire sotto processo”.
Direte: potremmo ingaggiare più persone, in fondo ci sono pure i fondi del Recovery Plan. Vero. Ma a frenare le assunzioni ci sono diversi fattori. Il primo è economico. Le Regioni in sanità hanno capacità di spesa, ma comunque è previsto che al funzionamento delle nuove TI si provveda “con le risorse umane programmate a legislazione vigente”. Insomma: non si può assumere a casaccio. E poi i rianimatori non crescono sugli alberi: vanno formati. “I concorsi sono stati banditi ovunque - precisa Vergallo - Ma è impossibile chiuderli, perché non ci sono specialisti disponibili”. E prenderli dall’estero? “In Italia si guadagna molto meno, rispetto a certi Paesi Ue anche il 60% in meno. Perché dovrebbero venire qui? E anche dall’Est Europa, se proprio un rianimatore deve muoversi, preferisce andare verso la Germania e la Francia”.
A monte ci sono scelte del passato che oggi paghiamo amaramente. L’anno scorso le borse di studio per le specializzazioni in anestesia e rianimazione sono state aumentate di molto, ma l’iniezione di nuove leve in reparto non arriverà prima di 3-5 anni. La speranza è che l’attuale incremento venga stabilizzato anche nei prossimi giri e non si debba subito tornare indietro, ma comunque si tratta di un ragionamento di medio-lungo periodo. Va anche risolta un’altra questione: la capacità di attrazione verso il mestiere. Sono pochi infatti i giovani medici che scelgono questo percorso per diversi motivi. “La nostra specialità è dedicata al 90% ad esclusivo servizio ospedaliero, che sia pubblico o privato convenzionato. Non lascia molto spazio per attività altrove. E questo sotto il profilo economico è ovviamente penalizzante”. I neo-laureati dunque tenderanno a scegliere altre discipline, magari con rischi e responsabilità inferiori, ma pari stipendio. Da quando poi ci sono i concorsoni nazionali con un’unica graduatoria, finisce che in rianimazione si ritrova un medico che avrebbe voluto fare il cardiologo ma che non si è piazzato abbastanza in alto da riuscire ad agguantare il posto.
Così si fa un anno di anestesia obtorto collo e poi magari abbandona l’anno successivo per entrare in cardiologia. Beffa finale: le borse di studio “perse” in questo modo non vengono rimpiazzate l’anno successivo. Ed ecco spiegata la penuria di anestesisti.