
Mentre la maggior parte dei nei sono innocui, alcuni possono comportare rischi per la salute, soprattutto quelli che si evolvono rapidamente. Anche se un neo che cambia forma e/o dimensione non è necessariamente grave, è meglio consultare un medico per verificare che non si tratti di melanoma, il tumore della pelle più aggressivo. Può svilupparsi da un vecchio neo (nel 20% dei casi) o da una pelle sana (80% dei casi), dopo la comparsa di una piccola macchia pigmentata.
Si consiglia una visita dal medico di base e dal dermatologo una volta all'anno per analizzare i nei e se la pelle sia a rischio. Questi rischi includono l'esposizione regolare e/o prolungata al sole, una storia familiare di tumori della pelle o pelle con nei atipici.
La mappatura dei nevi
La mappatura dei nei è un esame dermatologico che va eseguito almeno una volta, se non periodicamente, per monitorare la pelle e prevenire la formazione di patologie gravi come il melanoma. Tipicamente, viene eseguita per mezzo di fotografie o immagini digitali dell'intera superficie del corpo che vengono conservate dal dermatologo per un confronto futuro per monitorare l'evoluzione dei nei e valutare il rischio che si trasformino in tumori.
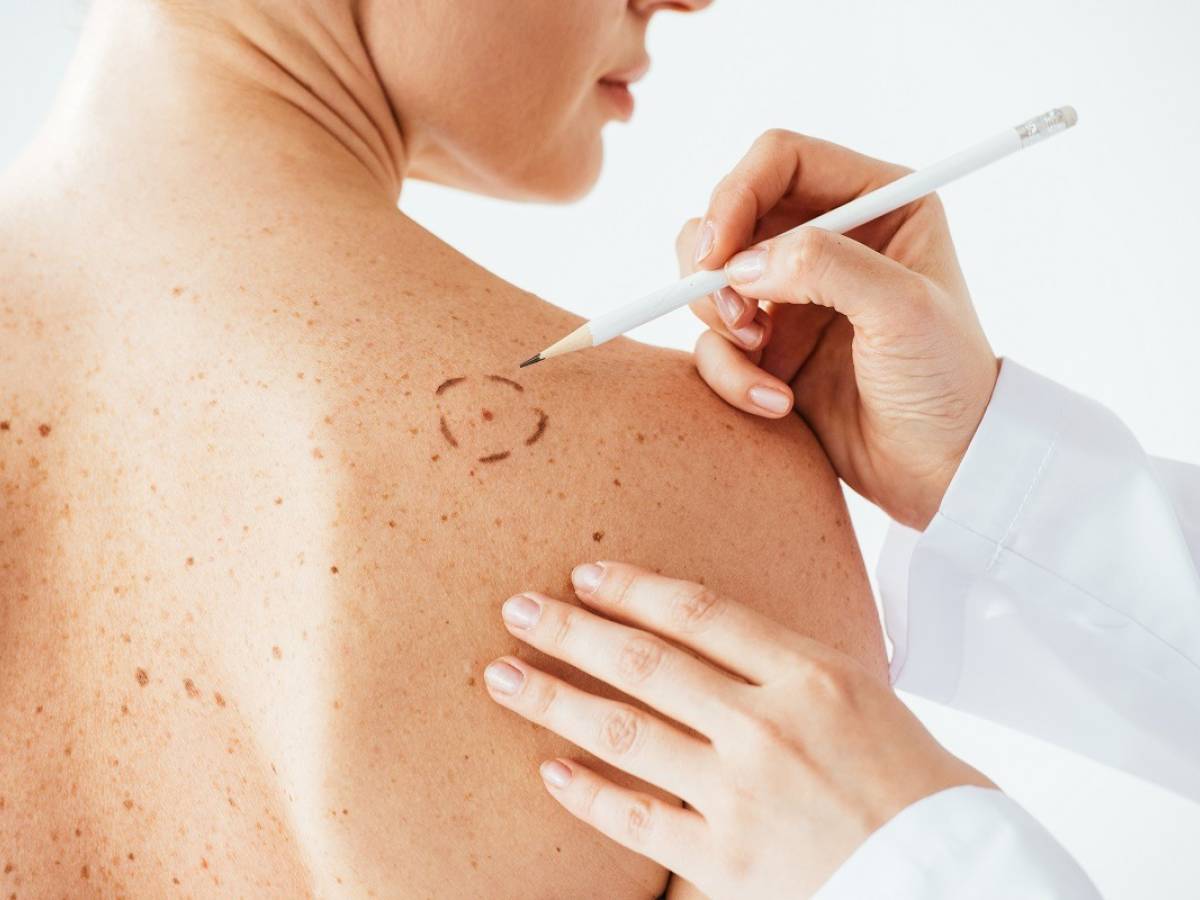
Di cosa si tratta e come si esegue
Per eseguire la mappatura dei nei, il dermatologo utilizza uno speciale strumento ottico, chiamato dermatoscopio, che viene utilizzato per analizzare la struttura morfologica e interna delle formazioni cutanee. Grazie a una lente illuminata, collegata ad una telecamera, il medico eseguirà la scansione dell'intera cute, indicando e "mappando" eventuali nei pericolosi o meritevoli di essere controllati nel tempo.
Lo screening cutaneo dovrebbe essere offerto a tutta la popolazione almeno una volta all'anno a partire dai 30 anni. In questo momento, e fino all'età di 60 anni, c'è effettivamente un aumento del rischio di melanoma, ma nulla vieta che la prevenzione inizi all'età di 12/13 anni. In generale, è preferibile fare un check-up dermatologico quando la pelle non è abbronzata, preferibilmente al di fuori della stagione estiva.
Tuttavia, per alcune persone, la mappatura dei nei può essere raccomandata con una frequenza diversa (da 3 a 6 mesi) se hanno:
- nei atipici, di forma irregolare e di colore non uniforme;
- più di 50 anni;
- una storia familiare o personale di melanoma;
- precedenti scottature solari.
Come prepararsi all'esame
Prima di sottoporsi ad un esame dermatologico per la mappatura dei nei, è importante eseguire regolarmente un autoesame della pelle e annotare eventuali cambiamenti o nuovi segni. Ricordare sempre la regola ABCDE: interrompere l'uso di autoabbronzanti prima del test in quanto potrebbero alterare il colore e il disegno dei nei, rimuovere lo smalto per unghie in modo che le unghie delle mani e dei piedi possano essere esaminate, sciogliere i capelli per controllare anche il cuoio capelluto ed evitare di truccarsi durante l'esame.
Molti dermatologi raccomandano di controllare la pelle regolarmente o almeno una volta al mese. L'autoesame regolare della pelle è particolarmente importante per rilevare i primi segni di melanoma, un tumore curabile al 95% se rilevato nelle sue fasi iniziali.
L'epiluminescenza
Di cosa si tratta
La dermatoscopia, dermatoscopia o epiluminescenza, è una tecnica non invasiva diretta alla diagnosi prematura del melanoma basata su uno strumento ottico chiamato dermatoscopio che permette di osservare pattern non sottocutanei visibili ad occhio nudo favorendone il riconoscimento.
Il dermatoscopio ottico è un piccolo dispositivo portatile basato su una lente, in grado di fornire prevalentemente ingrandimenti compresi tra 10 e 20 volte, appositamente illuminati dalla luce incidente. Ora è stato dimostrato che la dermatoscopia aumenta la sensibilità diagnostica per il melanoma dal 20 al 30% rispetto alla semplice visione ad occhio nudo, consentendo una diagnosi sempre più precoce.
L'esperienza dell'ultimo decennio ha permesso di estendere l'applicazione di questa tecnica diagnostica anche alle lesioni cutanee non pigmentate. La dermatoscopia oggi è particolarmente efficace nei tumori della pelle, non solo per il melanoma ma anche carcinoma basocellulare, la malattia di Bowen e altre escrescenze cutanee come le cheratosi seborroiche, le cheratosi attiniche, il dermatofibroma, l'acantoma a cellule chiare. Un'altra indicazione di questo metodo è la ricerca dell'acaro della scabbia.
La tecnica
Si basa sull'interposizione tra una lente e la pelle di alcune gocce d'acqua, olio o gel ad ultrasuoni: in questo modo, la pelle diventa traslucida, consentendo al dermatologo di osservare fino alla giunzione dermo-epidermica molte caratteristiche speciali per la diagnosi precoce del melanoma, non visibili ad occhio nudo. Attualmente la dermatoscopia visiva, utilizzata principalmente dai dermatoscopi ottici, è riconosciuta come una delle migliori tecniche non invasive sia per il suo costo che per la sua praticità d'uso.
La dermatoscopia digitale consiste nell'acquisizione di immagini su piattaforme informatiche che consentono, a seconda del software installato, una serie di operazioni finalizzate all'archiviazione, allo studio morfologico, alle valutazioni comparative (monitoraggio) e al teleconsulto.
La diagnosi
La diagnosi differenziale del melanoma in dermatoscopia si basa principalmente sull'analisi delle caratteristiche visive ben definite della lesione, nonché di tutta l'anamnesi del paziente e delle caratteristiche del decorso. Esiste un'ampia semiologia attraverso la quale l'esperto dermatologo è in grado di effettuare la diagnosi visiva molto accurata. Negli ultimi anni, oltre alla tecnica tradizionale, sono stati sviluppati metodi chiamati algoritmi soggettivi, come la Seven-Point Checklist o regola ABCD, una serie di interpretazioni basate su caratteristiche dermoscopiche. La variabilità e la difficile standardizzazione di questi algoritmi ha rivelato dai risultati riportati su riviste internazionali, una bassa accuratezza diagnostica rispetto alla tecnica diagnostica tradizionale.
Il futuro della dermatoscopia è sicuramente orientato all'analisi computerizzata ed anche alla diagnosi assistita. Gli strumenti digitali in grado di fornire un ausilio diagnostico si rivelano di reale utilità quando risultano garantite accuratezze pari o superiori al 90%. Il dermatologo esperto, con la semplice osservazione in dermatoscopia tradizionale, infatti, è in grado di raggiungere accuratezze molto elevate e quindi strumenti digitali non appropriati risulterebbero utili per l'archiviazione e per il confronto nel tempo, ma non per la diagnosi. La possibilità di confrontare non solo visivamente, ma soprattutto numericamente, alcune caratteristiche delle lesioni archiviate permette ad alcuni strumenti avanzati di effettuare valutazioni dell'evoluzione delle lesioni aprendo una nuova strada nel follow-up delle lesioni e nella gestione total-body per la mappatura dei nevi. La continua evoluzione dell'imaging digitale ha permesso recentemente di abbandonare le costose ed obsolete strumentazioni video, per passare all'utilizzo delle nuove macchine fotografiche o telecamere digitali dotate di maggiore qualità cromatica e spaziale.
Il dermatologo esperto con la semplice osservazione dermatoscopica tradizionale, infatti, è in grado di
ottenere una precisione molto elevata delle immagini, utili per l'archiviazione e il confronto nel tempo. I risultati sono istantanei e aiutano il dermatologo a prendere decisioni, ad esempio:- rimuovere ed eseguire una biopsia con analisi di laboratorio oppure monitorare una lesione sospetta;
- proporre il trattamento in base alla patologia diagnosticata.
Leggi anche:
- Indigestione o gastroenterite: come riconoscerle
- Integratori e vitamine: a cosa servono e quali sono le differenze
